- 高尿酸是高血压的独立危险因素吗?
- 发布时间:2018-10-16 浏览次数:844
随着生活水平的提高,我国高尿酸血症患者患病率逐年增加。最新数据显示,中国大陆地区,高尿酸血症患病率为13.3%,痛风患病率为1.4%。三高(高血压、高血糖、高血脂)之后的第四高(高尿酸)成为威胁人类健康的又一严重代谢性疾病,受到了医学界的广泛关注。
两大健康“杀手”相互促进,对身体的损害更为不可逆转。高尿酸可能通过激活肾素- 血管紧张素系统(RAS)和一氧化氮合酶的表达下调,引起高血压、肾脏损害和纤维化。
同时尿酸还会促进炎症细胞因子的产生;在粥样硬化斑块内形成结晶,后者又促进局部炎症的发展和斑块的聚集;参与强直性脊柱炎(AS)的发生发展;促进低密度脂蛋白(LDL)氧化,激活血小板,促进血栓形成。
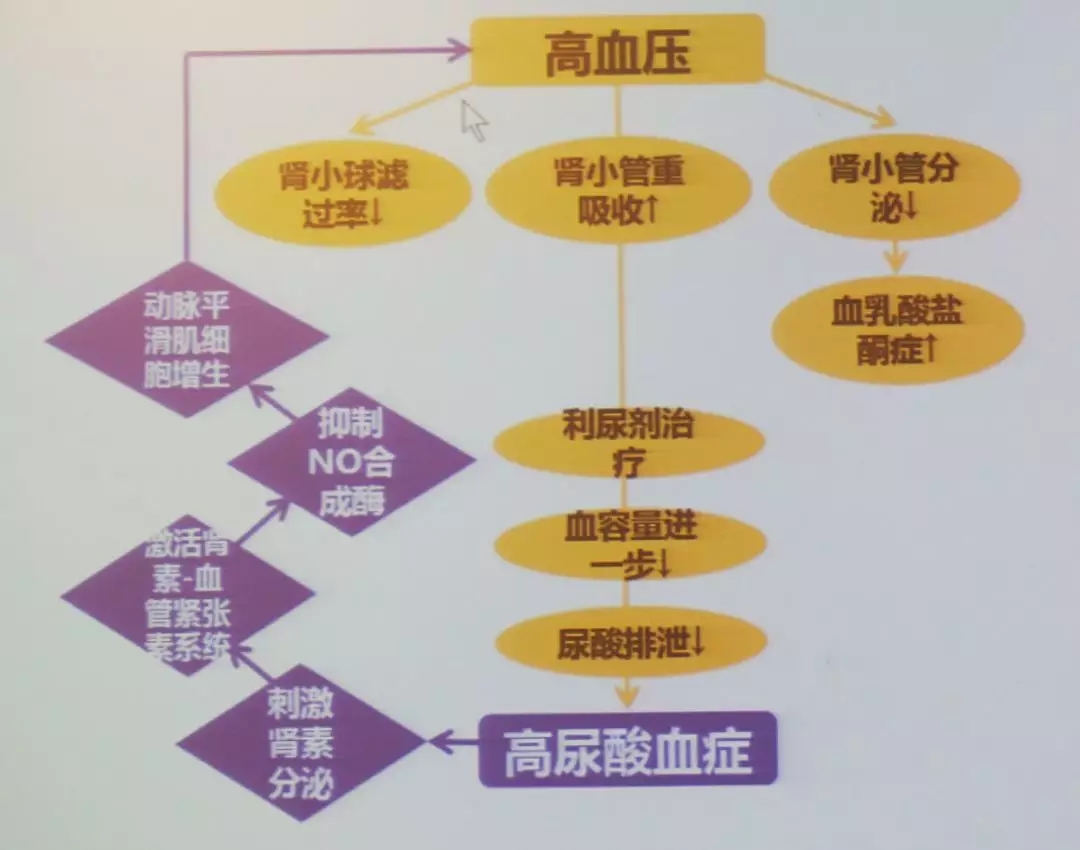
高血压和高尿酸血症相互促进机制
二、高尿酸血症是高血压独立的危险因素
有研究显示,在高血压病人中,25%未治疗者、50%服利尿剂者、75%恶性高血压者存在合并高尿酸血症。在10年随访中,高尿酸病人发生高血压的危险性较对照组增加10倍。
高血压与高尿酸血症关系错综复杂。近期的研究提示,血清尿酸是高血压发生、发展的独立危险因素。Olivetti心脏研究结果显示,血清尿酸水平每增加1mg/dL,发生高血压的危险增加23%,基础血尿酸水平是高血压发病的最强的独立预报因子。
在治疗过程中尽管有些高血压患者的血压已得到较好控制,但相较于尿酸得到控制或尿酸正常的患者,其心血管事件与血尿酸水平呈显著的正相关,危险度达1.22(在血肌酐、体重指数、利尿药等因素调整后)。
另外,高尿酸血症与下图心血管危险因素、靶器官亚临床损害及临床疾病也呈显著相关:

值得注意的是,血尿酸水平升高可以引起肾病,并使已经存在的肾病变恶化。并且无尿酸盐沉积也是可以发生肾病的,尿酸引起肾病变(在没有尿酸盐沉积的情况下)的主要病理特征为肾小球硬间质纤维化、小动脉疾病。因此尿酸水平也是肾功能下降值得重视的独立危险因素之一。
高尿酸导致肾脏损害新机制
尿酸升高,激活RAS系统,抑制一氧化氮,激活氧化应激并损伤内皮,引起血管平滑肌增生,内皮功能障碍,内皮凋亡,最后导致肾小动脉硬化,自我调节能力受损。
三、管理尿酸有何获益呢
可以降低青少年原发高血压患者的SBP;
可以改善肥胖高血压前期青少年的血压;
可降低心血管终点事件;
延缓慢性肾病(CKD)患者肾功能恶化;
降低CKD患者心血管事件发生。
四、如何降低高尿酸水平
1、生活方式指导
痛风患者生活方式预防与治疗原则
限酒
减少高嘌呤食物的摄入,提倡均衡饮食
防止剧烈运动或突然受凉
减少富含果糖饮料的摄入
大量饮水(每日2000mL以上)
控制体重
增加新鲜蔬菜的摄入
规律饮食和作息
适当运动
2、药物治疗
高血压合并高尿酸血症患者使用降压药物可降低血尿酸水平。对于高血压合并高尿酸血症患者,降压药物具有促尿酸排泄的作用,显著降低高尿酸水平、安全性良好。一项meta分析,共纳入31个随机对照试验,2754例患者,研究结果显示氯沙坦可以显著降低患者血尿酸水平。
《中国高尿酸血症相关疾病诊疗多科专家共识》推荐高血压合并高尿酸血症者,优先考虑利尿剂以外的降压药物。推荐使用具有促尿酸排泄作用的降压药,避免应用使血尿酸升高的药物,对于升高血尿酸的降压药物应慎用,更需密切检测血尿酸。
抑制尿酸合成药物:黄嘌呤氧化酶抑制剂(非布司他、别嘌呤醇)。
促进尿酸排泄药物:丙磺舒、苯溴马隆、磺吡酮。
高尿酸是否是高血压独立的危险因素,答案是肯定的。但临床上仍有很多值得我们继续研究讨论的问题,如采用什么界值定义高尿酸血症?降低血清尿酸能改善心血管及肾脏疾病的预后吗?何时启动降尿酸治疗?如何进行降尿酸治疗?相信通过各位学者和临床医生的共同努力,在不久的将来,这些问题也会逐一得到解决!
来源:

